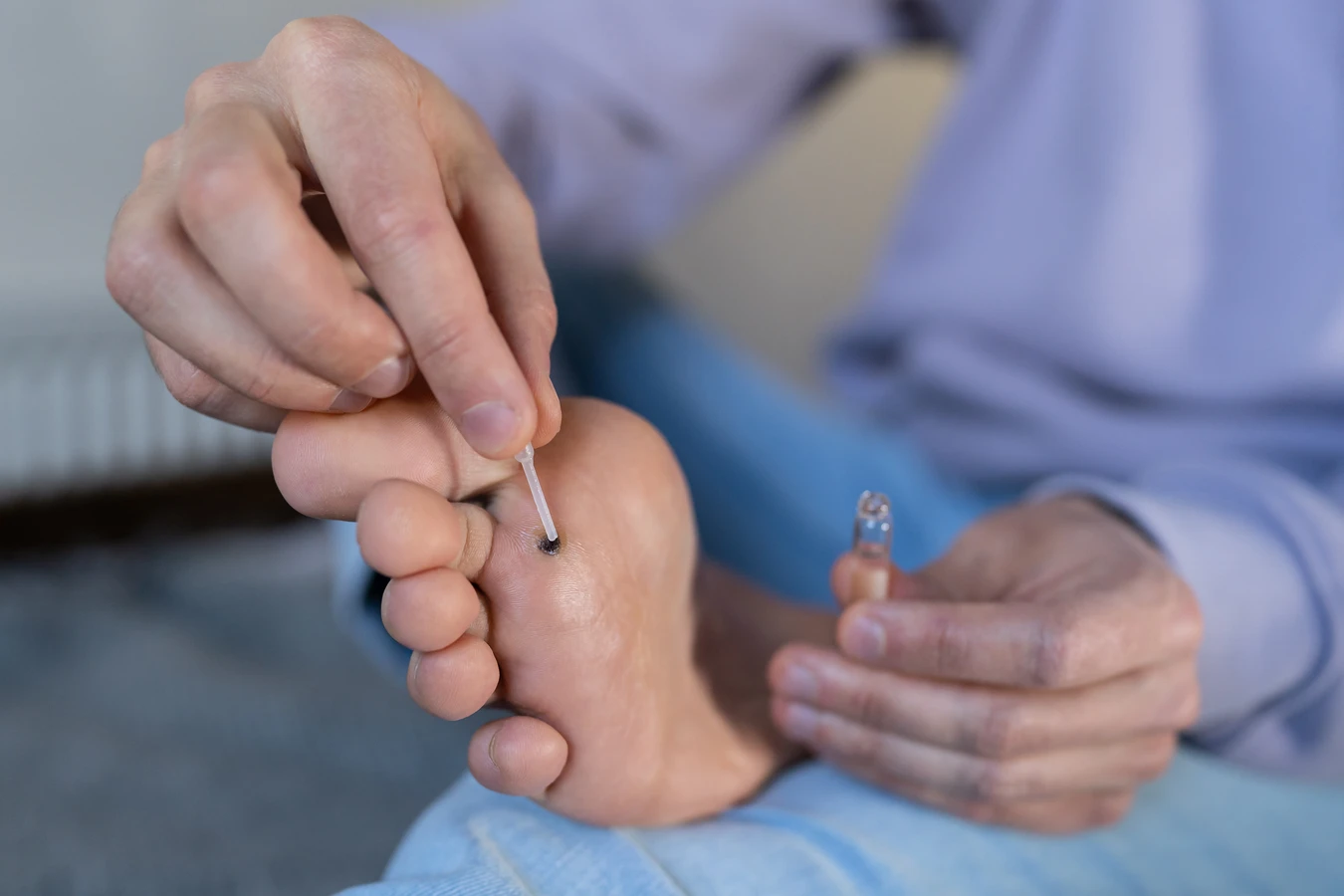
Od czego robią się kurzajki?
Kurzajki, znane również jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Zwykle pojawiają się na dłoniach i stopach, ale mogą wystąpić również w innych miejscach na ciele. Ich obecność, choć zazwyczaj niegroźna, może być źródłem dyskomfortu estetycznego i fizycznego. Zrozumienie przyczyn ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia.
Wiele osób zastanawia się, skąd biorą się kurzajki i jak odróżnić je od innych zmian skórnych. Odpowiadając na pytanie, od czego robią się kurzajki, musimy sięgnąć do wiedzy medycznej. Przyczyną ich powstawania jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus). Istnieje ponad 100 typów tego wirusa, a różne jego odmiany odpowiadają za powstawanie kurzajek w różnych lokalizacjach i o różnym wyglądzie. Wirus ten jest wysoce zaraźliwy i łatwo przenosi się poprzez bezpośredni kontakt ze skórą lub poprzez zakażone powierzchnie.
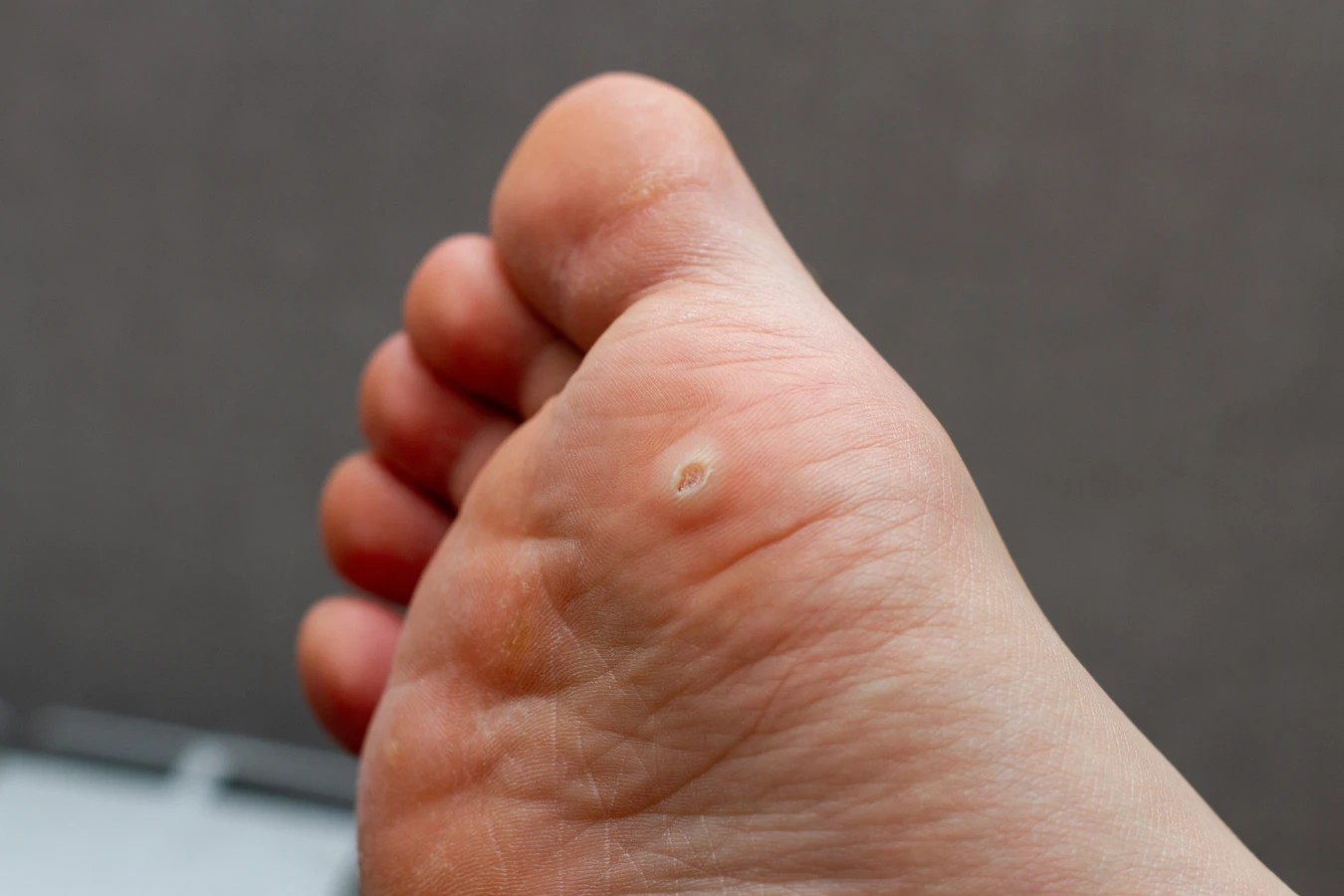
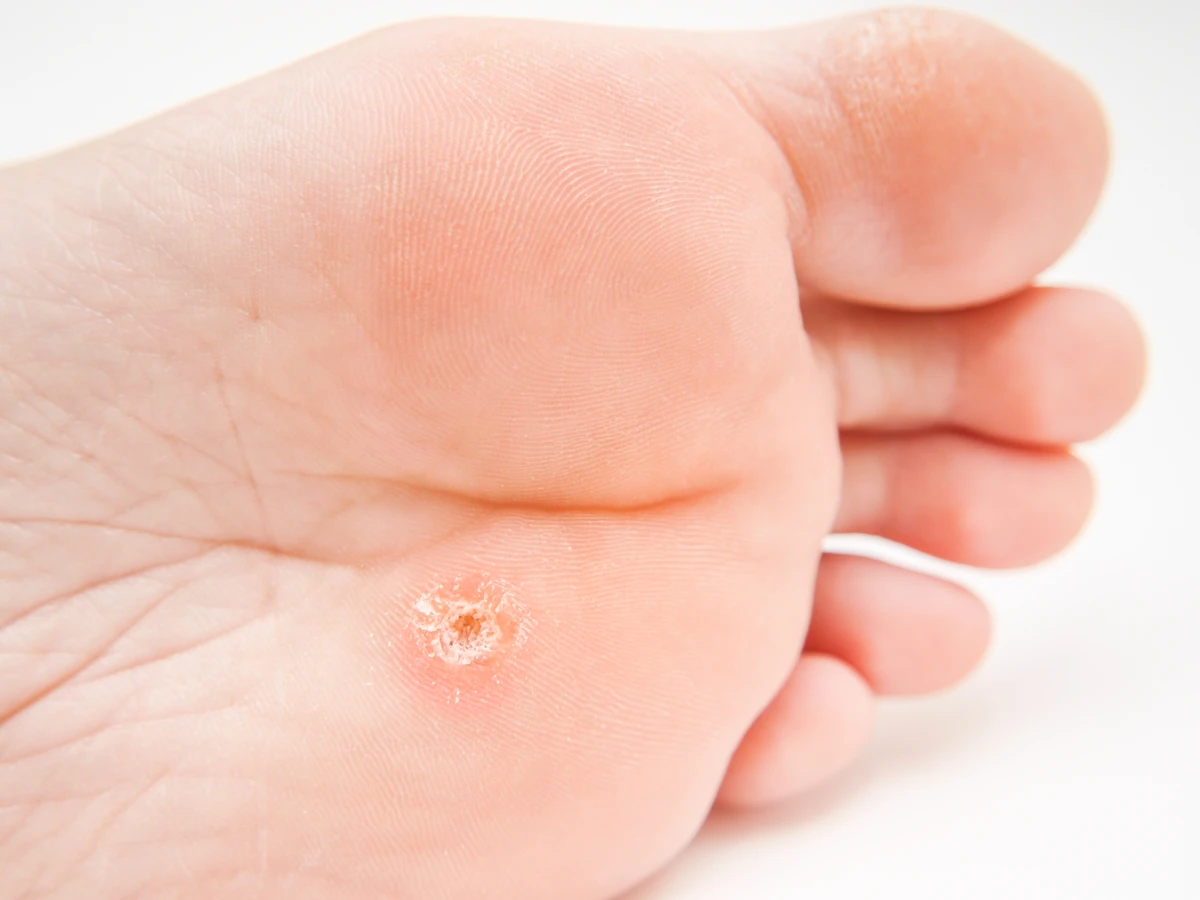
Rozpoznanie kurzajki jest zazwyczaj dość proste. Charakteryzuje się ona szorstką, grudkowatą powierzchnią, często z widocznymi drobnymi czarnymi punkcikami. Te punkciki to drobne naczynia krwionośne, które zostały zatkane przez wirusa. Kurzajki mogą być pojedyncze lub występować w skupiskach, tworząc tzw. mozaikowe brodawki. Lokalizacja również może być wskazówką – najczęściej pojawiają się tam, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy otarcia. Szczególną uwagę należy zwrócić na zmiany na podeszwach stóp, zwane kurzajkami podeszwowymi, które mogą być bolesne przy chodzeniu i przypominać odciski, jednak ich charakterystyczna brodawkowata struktura i obecność drobnych czarnych kropek odróżnia je od zwykłych zrogowaceń.
Dlaczego wirus HPV wywołuje kurzajki i jak można się zarazić
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Zanim zrozumiemy, od czego robią się kurzajki, warto zgłębić mechanizm działania wirusa. HPV atakuje komórki naskórka, powodując ich nieprawidłowy wzrost i podział. Wirus uwielbia wilgotne i ciepłe środowisko, dlatego miejsca takie jak baseny, sauny, szatnie czy siłownie stanowią idealne siedliska dla jego rozwoju. Zarażenie następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zakażonej, która wydziela wirusa. Można też zarazić się poprzez kontakt z przedmiotami, na których wirus przetrwał, na przykład ręcznikami, obuwiem czy narzędziami do manicure.
Szczególnie narażone na infekcję są osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub uogólnionego osłabienia organizmu. Dzieci, ze względu na swój rozwijający się układ odpornościowy i skłonność do zadrapania skóry, są również bardziej podatne na infekcje HPV. Warto pamiętać, że po zakażeniu wirus może pozostawać w ukryciu przez kilka tygodni, a nawet miesięcy, zanim pojawią się pierwsze objawy w postaci kurzajek. Okres inkubacji jest zmienny i zależy od wielu czynników, w tym od typu wirusa i stanu immunologicznego danej osoby.
Istnieją różne drogi transmisji wirusa HPV. Najczęstszą jest kontakt bezpośredni ze skórą osoby zakażonej. Dotyczy to sytuacji, gdy osoba zdrowa dotyka kurzajki na ciele innej osoby, a następnie dotyka swojej skóry. Zakażenie może również nastąpić poprzez kontakt z przedmiotami, które miały kontakt z wirusem. Przykładem mogą być wspólne ręczniki, pościel, obuwie czy nawet powierzchnie w miejscach publicznych, takich jak podłogi w łazienkach czy deski sedesowe. Ryzyko zwiększa się, gdy na skórze znajdują się drobne uszkodzenia, takie jak skaleczenia, otarcia czy pęknięcia, które ułatwiają wirusowi wniknięcie do organizmu. Ważne jest, aby pamiętać o higienie osobistej i unikać dzielenia się osobistymi przedmiotami.
Czynniki sprzyjające powstawaniu kurzajek i ich lokalizacja

Wilgotne środowisko to kolejny istotny czynnik sprzyjający rozwojowi wirusa HPV. Stąd częste występowanie kurzajek u osób korzystających z basenów, saun, aquaparków czy siłowni. W tych miejscach łatwo o kontakt z wirusem, który doskonale czuje się w wilgotnym i ciepłym otoczeniu. Długotrwałe moczenie skóry, na przykład podczas pływania, może również zwiększać jej podatność na infekcje, prowadząc do powstawania mikrourazów, przez które wirus może łatwiej wniknąć do organizmu. Dlatego tak ważne jest stosowanie obuwia ochronnego w miejscach publicznych o podwyższonej wilgotności.
Lokalizacja kurzajek jest często związana z drogą zakażenia i miejscem, gdzie skóra jest najbardziej narażona na uszkodzenia i kontakt z wirusem. Najczęściej spotykane są na:
- Dłoniach i palcach – często w wyniku dotykania zarażonych powierzchni lub kontaktu z innymi kurzajkami.
- Stopach – zwłaszcza na podeszwach (kurzajki podeszwowe) i między palcami. Chodzenie boso w miejscach publicznych, takich jak baseny czy szatnie, znacząco zwiększa ryzyko.
- Łokciach i kolanach – miejsca narażone na otarcia i urazy.
- Twarzy – choć rzadziej, mogą pojawić się w wyniku dotykania zarażonych miejsc i przeniesienia wirusa.
- Okolicy narządów płciowych – w tym przypadku mówimy o kłykcinach kończystych, które są spowodowane innymi typami wirusa HPV i wymagają specyficznego leczenia.
Każde miejsce na ciele, gdzie skóra jest uszkodzona lub narażona na kontakt z wirusem, może stać się miejscem rozwoju kurzajki.
Jak kurzajki rozprzestrzeniają się po ciele i między ludźmi
Jednym z głównych pytań, które nurtuje osoby dotknięte kurzajkami, brzmi: Od czego robią się kurzajki i jak szybko się rozprzestrzeniają? Rozprzestrzenianie się kurzajek jest procesem, który może zachodzić na kilka sposobów, zarówno w obrębie własnego ciała, jak i między ludźmi. Kluczowe jest zrozumienie, że wirus HPV, który powoduje kurzajki, jest wysoce zaraźliwy i łatwo się namnaża.
Autoinokulacja, czyli przenoszenie wirusa z jednego miejsca na ciele na inne, jest bardzo częstym zjawiskiem. Osoba, która ma kurzajkę, może nieświadomie przenosić wirusa na inne obszary swojej skóry podczas drapania, dotykania lub golenia. Na przykład, jeśli ktoś ma kurzajkę na palcu, a następnie dotknie nią innego palca lub dłoni, może tam również pojawić się nowa zmiana. Podobnie, podczas golenia nóg czy pach, można przenieść wirusa z istniejącej kurzajki na inne, niezainfekowane obszary skóry. Jest to jeden z powodów, dla których kurzajki mogą pojawiać się w skupiskach.
Poza autoinokulacją, kluczową rolę odgrywa kontakt z zakażonymi powierzchniami, czyli tzw. zakażenie pośrednie. Miejsca takie jak baseny, sauny, siłownie, wspólne prysznice, a nawet podłogi w łazienkach i toaletach publicznych, mogą być siedliskiem wirusa. Wirus może przetrwać na wilgotnych powierzchniach przez pewien czas, a następnie zainfekować osobę, która ma kontakt z tymi powierzchniami. Szczególnie podatne są miejsca, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, pęknięcia czy otarcia. Dlatego zawsze zaleca się noszenie obuwia ochronnego w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone.
Bezpośredni kontakt skóra do skóry jest najbardziej efektywnym sposobem przenoszenia wirusa. Dotyczy to sytuacji, gdy osoba zdrowa ma bezpośredni kontakt fizyczny z osobą zakażoną, która ma aktywne kurzajki. Może to nastąpić podczas podania ręki, przytulania czy innych form bliskiego kontaktu. Dzieci, które często bawią się razem i mają mniejszą świadomość higieny, są szczególnie narażone na rozprzestrzenianie się kurzajek w grupie rówieśniczej. Warto pamiętać, że nawet jeśli kurzajka jest niewielka i mało widoczna, wciąż może być źródłem wirusa i stanowić ryzyko dla innych osób.
Różne rodzaje kurzajek i ich specyficzne przyczyny
Kiedy pytamy, od czego robią się kurzajki, warto zaznaczyć, że nie wszystkie są takie same. Różnorodność typów wirusa HPV skutkuje powstawaniem różnych rodzajów brodawek, które mogą różnić się wyglądem, lokalizacją i czasem nawet mechanizmem powstawania. Zrozumienie tych różnic jest kluczowe dla prawidłowej diagnozy i skutecznego leczenia.
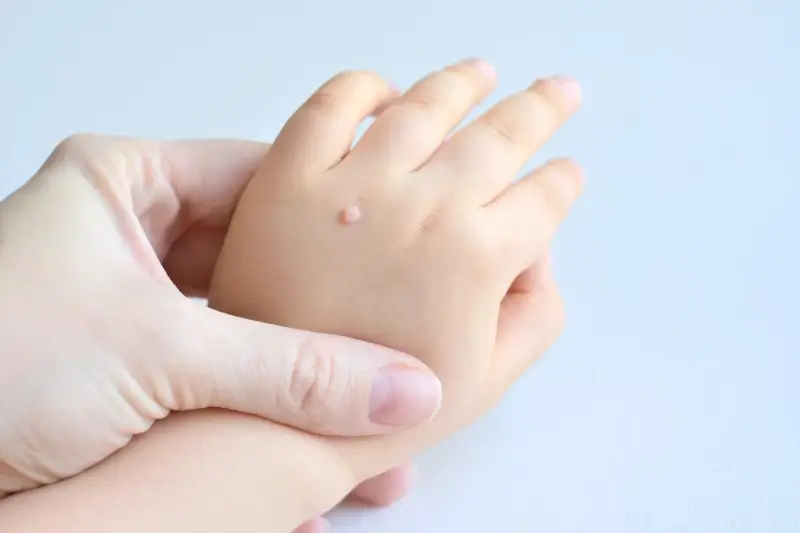
Najczęściej spotykane są brodawki zwykłe, znane potocznie jako kurzajki. Charakteryzują się szorstką, grudkowatą powierzchnią i często pojawiają się na dłoniach, palcach i łokciach. Są spowodowane przez typy HPV 1, 2, 4, 27 i 57. Ich pojawienie się jest często związane z mikrourazami skóry i osłabioną odpornością.
Brodawki podeszwowe, czyli kurzajki umiejscowione na stopach, to kolejny częsty problem. Zwykle rosną do wewnątrz pod wpływem nacisku podczas chodzenia, co może powodować ból. Mają zazwyczaj białawą lub szarawą powierzchnię z czarnymi punkcikami (zatkane naczynia krwionośne). Są często wywoływane przez typy HPV 1, 2, 4, 27 i 57, podobnie jak brodawki zwykłe, ale ich lokalizacja sprawia, że są bardziej uciążliwe.
Brodawki płaskie, zwane również kurzajkami płaskimi, są mniejsze, bardziej gładkie i często występują w skupiskach. Mają lekko uniesioną, płaską powierzchnię i mogą mieć kolor skóry, brązowy lub różowy. Najczęściej pojawiają się na twarzy, szyi, rękach i nogach. Są wywoływane przez typy HPV 3, 10, 28 i 41. Ich rozprzestrzenianie się może być związane z drapaniem lub goleniem, które mogą przenosić wirusa.
Brodawki nitkowate, czyli kurzajki nitkowate, to cienkie, wydłużone narośla, które często pojawiają się na twarzy, zwłaszcza wokół oczu i ust, a także na szyi. Są wywoływane przez typy HPV 1, 2 i 4. Ich pojawienie się jest często związane z dotykaniem zainfekowanych miejsc i przenoszeniem wirusa.
Warto również wspomnieć o kurzajkach umiejscowionych w okolicy narządów płciowych, znanych jako kłykciny kończyste. Choć również wywołane przez wirus HPV, są one uważane za odrębną kategorię chorób przenoszonych drogą płciową i wymagają specjalistycznego leczenia przez lekarza. Są spowodowane przez inne typy wirusa HPV, głównie 6 i 11. Ich powstawanie nie jest bezpośrednio związane z czynnikami ogólnymi sprzyjającymi tradycyjnym kurzajkom, a raczej z kontaktami seksualnymi.
Jak zapobiegać powstawaniu kurzajek i utrzymać skórę zdrową
Gdy już wiemy, od czego robią się kurzajki, priorytetem staje się zapobieganie ich powstawaniu. Choć całkowite uniknięcie kontaktu z wirusem HPV jest trudne, istnieje szereg skutecznych metod, które mogą znacząco zmniejszyć ryzyko infekcji i pomóc w utrzymaniu zdrowej skóry.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, może znacząco ograniczyć przenoszenie wirusa. Ważne jest, aby unikać dzielenia się ręcznikami, obuwiem, skarpetkami czy przyborami do pielęgnacji skóry. W miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami.
Wzmacnianie układu odpornościowego to kolejny kluczowy element profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zanim zdążą one wywołać widoczne zmiany skórne.
Ochrona skóry przed uszkodzeniami jest również ważna. Drobne skaleczenia, zadrapania czy otarcia mogą stanowić „wrota” dla wirusa. Dlatego należy dbać o nawilżenie skóry, stosując kremy i balsamy, szczególnie po kąpieli lub prysznicu. W przypadku drobnych urazów, warto je dezynfekować i zabezpieczać plastrem, aby zapobiec wniknięciu wirusów.
Unikanie drapania istniejących kurzajek jest kluczowe dla zapobiegania ich rozprzestrzenianiu się po ciele. Drapanie może nie tylko przenieść wirusa na inne obszary skóry, ale także uszkodzić istniejącą zmianę, co może prowadzić do jej rozrostu lub pojawienia się nowych kurzajek w pobliżu. W przypadku brodawek podeszwowych, które mogą być bolesne, warto rozważyć stosowanie specjalnych plastrów lub wkładek ortopedycznych, które zmniejszą nacisk i dyskomfort.
Kiedy warto zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek znika samoistnie po pewnym czasie, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Jeśli zastanawiamy się, od czego robią się kurzajki, a następnie te zmiany stają się problematyczne, lekarz będzie najlepszym doradcą.
Przede wszystkim, jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub rozmiar, należy skonsultować się z lekarzem. Takie zmiany mogą wskazywać na coś więcej niż tylko zwykłą infekcję wirusową, a nawet na zmiany nowotworowe. Szczególnie niepokojące są kurzajki, które szybko rosną, są swędzące lub wykazują oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk czy wydzielina.
Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, na twarzy lub w jamie ustnej, zawsze należy zasięgnąć porady lekarskiej. W przypadku kłykcin kończystych, które są przenoszone drogą płciową, konieczna jest profesjonalna diagnoza i leczenie, ponieważ mogą one prowadzić do poważniejszych komplikacji, w tym do rozwoju raka. Podobnie, kurzajki na twarzy, zwłaszcza u dzieci, mogą być źródłem kompleksów i wymagać odpowiedniego leczenia, aby uniknąć blizn.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne, powinny bezzwłocznie zgłosić się do lekarza w przypadku pojawienia się kurzajek. U tych pacjentów infekcje wirusowe mogą być bardziej agresywne i trudniejsze do leczenia, a także mogą być oznaką poważniejszych problemów zdrowotnych.
Gdy kurzajki są liczne, nawracające lub trudne do usunięcia domowymi metodami, lekarz może zaproponować bardziej skuteczne metody leczenia. Należą do nich między innymi krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię, a także leczenie farmakologiczne z użyciem preparatów o silniejszym działaniu. Lekarz może również zlecić badania dodatkowe, aby wykluczyć inne schorzenia.
W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze lepiej skonsultować się z lekarzem lub dermatologiem. Szybka i prawidłowa diagnoza jest kluczowa dla skutecznego leczenia i zapobiegania ewentualnym powikłaniom. Pamiętajmy, że choć kurzajki są zazwyczaj niegroźne, pewne ich rodzaje lub lokalizacje wymagają profesjonalnej interwencji medycznej.